Transpositions des gros vaisseaux
Définition et épidémiologie

La transposition des gros vaisseaux se définit comme l’existence d’une discordance ventriculo-artérielle, autrement dit, l’aorte nait du ventricule droit et le tronc de l’artère pulmonaire du ventricule gauche. Il en résulte que les deux circulations, systémique et pulmonaire, sont en parallèle au lieu d’être en série.
Cette pathologie représente 1 sur 3500 à 5000 naissances vivantes. Il existe une prédominance masculine [1].
Dans 50% des cas, l’anomalie est isolée, sans autre anomalie cardiaque. Dans 10% des cas, il existe des anomalies extracardiaques.
Embryologie
L’étiologie reste inconnue à ce jour. Au cours de l’embryogénèse, c’est normalement le conus sous-aortique qui régresse et permet un cloisonnement en spirael du conotroncus. Dans cette malformation, la régression se fait au niveau du conus sous-pulmonaire, ne permettant pas ce cloisonnement spiralé, les vaisseaux restent alors en parallèle, l’aorte au dessus du VD et le tronc de l’AP au dessus du VG.
Description anatomique et variantes
Il existe donc une discordance ventriculo-artérielle et une concordance atrio-ventriculaire.
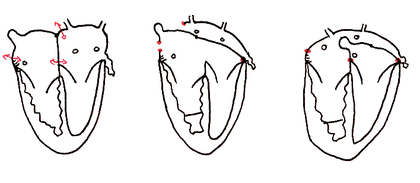
L’aorte nait du ventricule morphologiquement droit qui fait suite à une oreillette morphologiquement droite et le tronc de l’artère pulmonaire nait du ventricule morphologiquement gauche qui fait suite à une oreillette morphologiquement gauche.
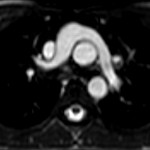
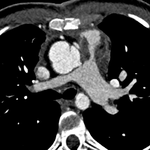
Dans la majorité des cas, l’aorte est antérieure et droite comparée à l’artère pulmonaire. L’aorte et le tronc de l’artère pulmonaire ont un trajet parallèle caractéristique « en canon de fusil ».
Il existe un conus sous-aortique et pas de conus sous-pulmonaire, ce qui entraine la présence d’une continuité mitro-pulmonaire.
Les ventricules et les oreillettes ont une morphologie normale, les valves auriculoventriculaires également mais leur disposition est inhabituelle, au même niveau.
Le principal problème reste l’anatomie des coronaires, extrêmement variable, rendant le switch artériel complexe.
Les anomalies cardiaques associées, qui définissent les formes dites complexes sont :
- Une communication interventriculaire
- Une obstruction de la voie de sortie gauche (donc de l’artère pulmonaire)
D’autres anomalies peuvent être décrites :
- Une coarctation aortique voire une interruption de l’arche aortique
- Une anomalie totale du retour veineux pulmonaire
- Une crosse aortique droite
Clinique
A la naissance, les deux circulations sont reliées par le foramen ovale et le canal artériel. A la fermeture de ce dernier, une cyanose et une hypoxémie sévère réfractaire à l’oxygénothérapie apparaissent. En effet, le mixage entre les deux circulations devient insuffisant et le sang veineux cave désoxygéné arrive directement dans l’aorte.
La cyanose est moins intense en cas de communication interventriculaire associée.
L’évolution naturelle est sombre, le plus souvent mortelle dans la première
Traitement
Intervention de Raschkind ou atrioseptotomie par ballonnet :
Il s’agit d’un cathétérisme interventionnel. L’opérateur monte une sonde munit d’un ballonnet à son extrémité distale, par voie veineuse fémorale. La sonde remonte dans l’oreillette droite puis au travers du foramen ovale dans l’oreillette gauche. Le ballonnet est alors gonflé, puis la sonde retiré, déchirant ainsi le septum inter-auriculaire et permettant d’avoir une communication inter-auriculaire ( CIA) large.
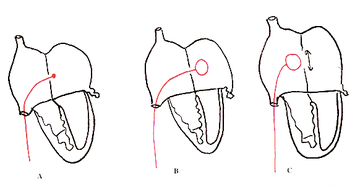
Switch atrial : Interventions de Senning ou Mustard
Il s’agit de la première technique chirurgicale ayant connu un succès dans le traitement de cette pathologie.
Il consiste en une détransposition veineuse, c’est une correction physiologique.
Ces deux techniques consistent à rediriger le sang veineux cave vers le ventricule gauche, pulmonaire, et le sang veineux pulmonaire vers le ventricule droit, systémique.
Il est ainsi créée une double discordance, ventriculoartérielle et atrioventriculaire, rétablissant la circulation en série.
Senning a décrit la technique en incisant et plicaturant les oreillettes alors que Mustard utilise un patch péricardique pour créer un chenal cave (supérieur et inférieur).
Le principal problème de cette technique est que le ventricule droit reste le ventricule systémique, lui conférant un travail dépassant ses capacités après quelques décennies.

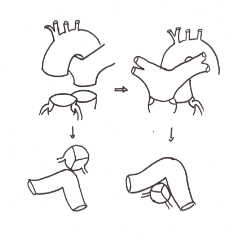
Switch artériel : intervention de Jatene
Développée dans les années 80, cette technique est aujourd’hui la référence pour cette pathologie. Elle permet une correction anatomique, par détransposition artérielle, rétablissant le ventricule gauche comme ventricule systémique.
Le tronc de l’AP et l’aorte au dessus des sinus de Valsalva sont sectionnés.
Le tronc de l’AP est dirigé en avant de l’aorte grâce à la manœuvre de Lecompte qui place les artères pulmonaires à cheval sur l’aorte ascendante.
Les artères coronaires sont reséquées au niveau de leur sinus et réimplantées sur l’aorte.
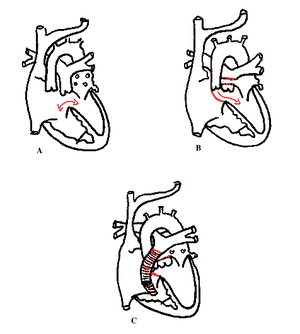
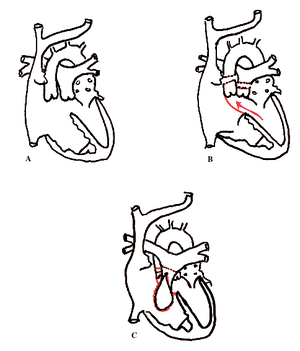
Réparation endo-ventriculaire , intervention de Rastelli, intervention de Nikaidoh
Dans le cas des formes complexes, avec CIV notamment, ce type de techniques est préféré au simple switch artériel.
La technique consiste après une ventriculotomie droite à créer un conduit intra-ventriculaire entre l’aorte et le ventricule gauche au travers de la communication inter-ventriculaire. Le flux pulmonaire sera rétabli par un tube extracardiaque dans la technique de Rastelli.
Dans la technique de réparation endo-ventriculaire, le tronc de l’artère pulmonaire sera directement reconnecté au ventricule droit après la réalisation d’une manœuvre de Lecompte qui permet de faire passer le tronc de l’artère pulmonaire en avant de l’aorte et ainsi autorise son implantation directe dans le ventricule droit sans l’utilisation d’un tube.
La technique de Nikaidoh, plus complexe, est une forme de réparation endo-ventriculaire.
Evolution à long terme
Après une opération à l’étage atrial, la survie moyenne à long terme est de 91,5% à 1 an, 91% à 5 ans, 89% à 10 ans et 88% à 20 ans. A 20 ans de suivi, 50% des patients souffrent d’une arrythmie auriculaire. Cette arrythmie peut être responsable de mort subite par conduction aux ventricules.
Il existe un risque de détérioration de la fonction ventriculaire, le ventricule droit étant laissé en position systémique. Ce risque augmente dans les formes complexes[2].
Après un switch artériel, une étude récente[3] retrouve une survie à 1,3 et 5 ans respectivement de 98, 93, 91,5%. Les facteurs prédictifs de mauvais pronostic sont les formes complexes, CIV, anomalies coronaires, coarctation aortique et obstruction de la voie gauche.
Imagerie
Préopératoire
L’échocardiographie est très majoritairement suffisante. En de rares occasions, l’imagerie en coupes, le scanner particulièrement, peut être utile pour déterminer l’anatomie des coronaires avec une grande précision.
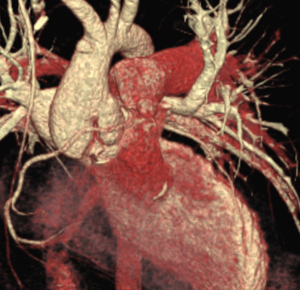
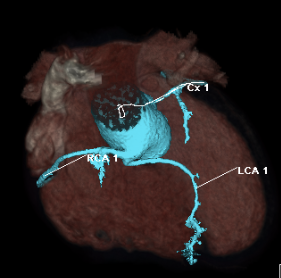
Postopératoire
- Après un switch atrial :
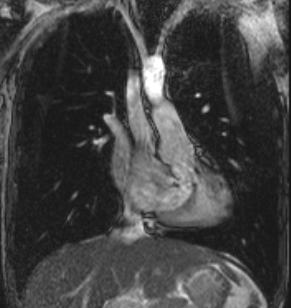
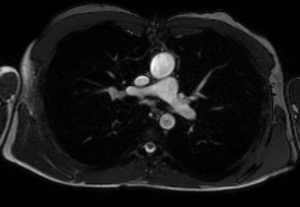
L’IRM est l’examen de choix pour le suivi de ces patients.
Il permet une étude des chenaux caves et pulmonaires, à la recherche de plicature, sténose ou thrombose de ces derniers.
La fonction ventriculaire droite est aisément calculée[4, 5].
GALERIE D'IMAGES:
- Après un switch artériel ou une réparation endovantriculaire :
Le principal problème de cette technique étant les sténoses coronariennes, le scanner sera alors particulièrement utile, si l’on redoute cette complication[6].
Pour l’analyse des voies pulmonaire et aortique, l’IRM sera préférée, permettant des mesures des flux si nécessaire et de visualiser avec précision l’existence ou non d’une sténose pulmonaire supravalvulaire, d’une dilatation du néoculot aortique ainsi que d’une fuite aortique éventuelle ou d’une néocoarctation aortique.
L’étude des fonctions ventriculaires est également importante.
En cas de mise en place d’un patch sur la voie de sortie droite, il faut s’assurer de l’absence de sténose ou d’anévrysme.
En cas d’intervention de Rastelli, la sténose du conduit de la voie pulmonaire n’est pas rare, nécessitant parfois une réintervention.
GALERIE D'IMAGES:
Bibliographie
- Martins P, Castela E. Transposition of the great arteries. Orphanet journal of rare diseases. 2008 ; 3 : 27
- Roubertie F, Thambo J-B, Bretonneau A, Iriart X, Laborde N, Baudet E, Roques X. Late Outcome of 132 Senning Procedures After 20 Years of Follow-Up Ann Thorac Surg 2011;92:2206–14
- Fricke TA, d'Udekem Y, Richardson M, Thuys C, Dronavalli M, Ramsay JM, Wheaton G, Grigg LE, Brizard CP, Konstantinov IE. Outcomes of the Arterial Switch Operation for Transposition of the Great Arteries: 25 Years of Experience. Ann Thorac Surg 2012; 94:139–45
- Jimenez-Juan L, Joshi SB, Wintersperger BJ, Yan AT, Ley S, Crean AM, Nguyen ET, Deva DP, Paul NS, Wald RM. Assessment of right ventricular volumes and function using cardiovascular magnetic resonance cine imaging after atrial redirection surgery for complete transposition of the great arteries. Int J Cardiovasc Imaging DOI 10.1007/s10554-012-0083-8
- Ho JG, Cohen MD, Ebenroth ES, Schamberger MS, Cordes TM, Bramlet MT, Hurwitz RA. Comparaison between tranthoracic echocardiography and cardiac magnetic resonance imaging in patients status post atrial switch procedure. Congenit Heart Dis 2012 Mar-Apr; 7(2): 122-30
- Ou P, Mousseaux E, Azarine A, Dupont P, Agnoletti G, Vouhé P, Sidi D, Bonnet D. Detection of coronary complications after the arterial switch operation for transposition of the great arteries: First experience with multislice computed tomography in children. The Journal of Thoracic and Cardiovascular Surgery ; 2006 ; 131(3) : 639-643