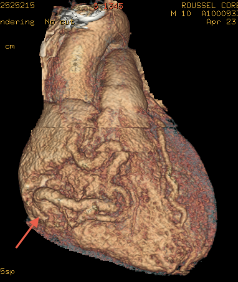
Atrésie pulmonaire à septum intact
Définition et épidémiologie

Rare malformation, elle représente environ 1% des cardiopathies congénitales, avec un ratio garçon/fille à 1,5.
Dans ce cas, la valve pulmonaire est totalement occluse soit par du tissu membraneux soit musculaire.
Embryologie
Embryologiquement, l’origine évoquée est la diminution du flux sanguin à travers le ventricule droit, diminuant le développement de la valve pulmonaire, néanmoins de multiples facteurs dont certains génétiques semblent être impliqués.
La malformation est associée à des anomalies du ventricule droit et des artères coronaires variables qui vont grever le pronostique.
En effet, plus l’obstacle apparaît tôt dans la vie fœtale, plus le ventricule droit sera hypoplasique.
Description anatomique et variantes décrites
On considère que le ventricule droit est tripartite avec : une voie d’admission, une zone trabéculée, et une voie d’éjection ou infundibulaire.
Dans ce cas, on observe soit :
- un ventricule tripartite
- un ventricule bipartite avec une hypoplasie de la zone trabéculée
- un ventricule unipartite avec une hypoplasie de la zone infundibulaire et trabéculée.
L’autre problème majeur sont les anomalies coronaires (entre 25 et 50% des cas) : il s’agit de fistules entre la circulation coronaire (IVA et coronaire droite) et le ventricule droit. La circulation coronaire est donc à la fois assurée en systole par le ventricule droit et en diastole par les sinus de Valsalva. Si le ventricule droit vascularise le réseau de manière dominante, on parle de circulation coronaire ventricule droit dépendante. Ce cas est proportionnel au degré d’hypoplasie du VD : plus le VD est hypoplasique, plus la circulation coronaire est VD dépendante.
Dans de très rare cas, cette anomalie est associée à, une anomalie du retour veineux systémiques.
Traitement
La question primordiale avant tout traitement est de savoir si l’on s’oriente vers une réparation biventriculaire ou non.
Cela dépend essentiellement de la morphologie du VD, de la présence de fistules coronaires, du type de l’atrésie (musculaire ou membraneuse), de la taille du diamètre de la valve tricuspide.
Schématiquement:
- En cas de VD tripartite : dilatation de la voie VD-AP, puis fermeture des shunts atriaux ou artériel une fois la taille du VD satisfaisante.
- En cas de VD bipartite : réparation un et demi ventricule : anastomose de Glenn associée à une valvulotomie pulmonaire et une simple restriction de la CIA.
- En cas de VD croupion ou unipartite, circulation coronaire VD dépendante: orientation vers un cœur univentriculaire : dérivation cavopulmonaire totale ou intervention de Fontan.
Evolution à long terme
L’étude la plus récente reprend les différentes séries étudiées en terme de survie après chirurgie: La survie était de 75% à 1 an, et 67% à 5 ans, pour des patients nés entre 1992 et 1998.
Une étude montre une survie corrélée à la morphologie du ventricule droit avec une survie à 1 an de 78%, 67 %, 44% et de 74%, 57%, 22% à 5 ans de manière respective pour des VD tripartites, bipartites et unipartites.
Imagerie
L’imagerie n’a que très peu de place en pré-opératoire, le cathétérisme étant souvent le premier temps du geste thérapeutique. Néanmoins, un article récent souligne l’importance de déterminer le présence de fistules coronaro-camérales avec précision.
Contrairement à l’APSO, on ne retrouve pas de voies de dérivations systémico-pulmonaires ou d’anomalies de taille des artères pulmonaires.
En post-opératoire, l’IRM est surtout intéressant pour évaluer la fonction ventriculaire droite, ainsi que la présence de fibrose ventriculaire, d’où l’importance de réaliser des séquences de rehaussements tardifs. L’IRM a également toute sa place après une intervention de Gleen pour l’évaluation des anastomoses et la fonction ventriculaire droite.
En cas, d’intervention de Fontan, l’IRM rejoint celle des évaluations post-chirurgicales des ventricules uniques.
Bibliographie
- Dyamenahalli U, McCrindle BW, McDonald C, Trivedi KR, Smallhorn JF, Benson LN, Coles J, Williams WG, Freedom RM.Dyamenahalli U, McCrindle BW, McDonald C, Trivedi KR, Smallhorn JF, Benson LN, Coles J, Williams WG, Freedom RM. Pulmonary atresia with intact ventricular septum: managmeent and outcomes for a cohort of 210 consecutive patients. Cardiol Young 2004 Jun; 14(3): 299-308
- Daubeney PE, Wang D, Delany DJ, Keeton BR, Anderson RH, Slavik Z, Flather M, Webber SA Pulmonary atresia with intact ventricular septum: predictors of early and medium-term outcome in a population-based study. J Thorac Cardiovasc Surg 2005 Oct; 130(4): 1071
- Yoshimura N, Yamaguchi M. Surgical strategy for pulmonary atresia with intact ventricular septum: initial management and definitive surgery. Gen Thorac Cardiovasc Surg 2009 Jul; 57(7): 338-46